O que é?
O pé diabético é uma complicação do diabetes que afeta os pés e pode trazer consequências sérias se não for cuidada corretamente.
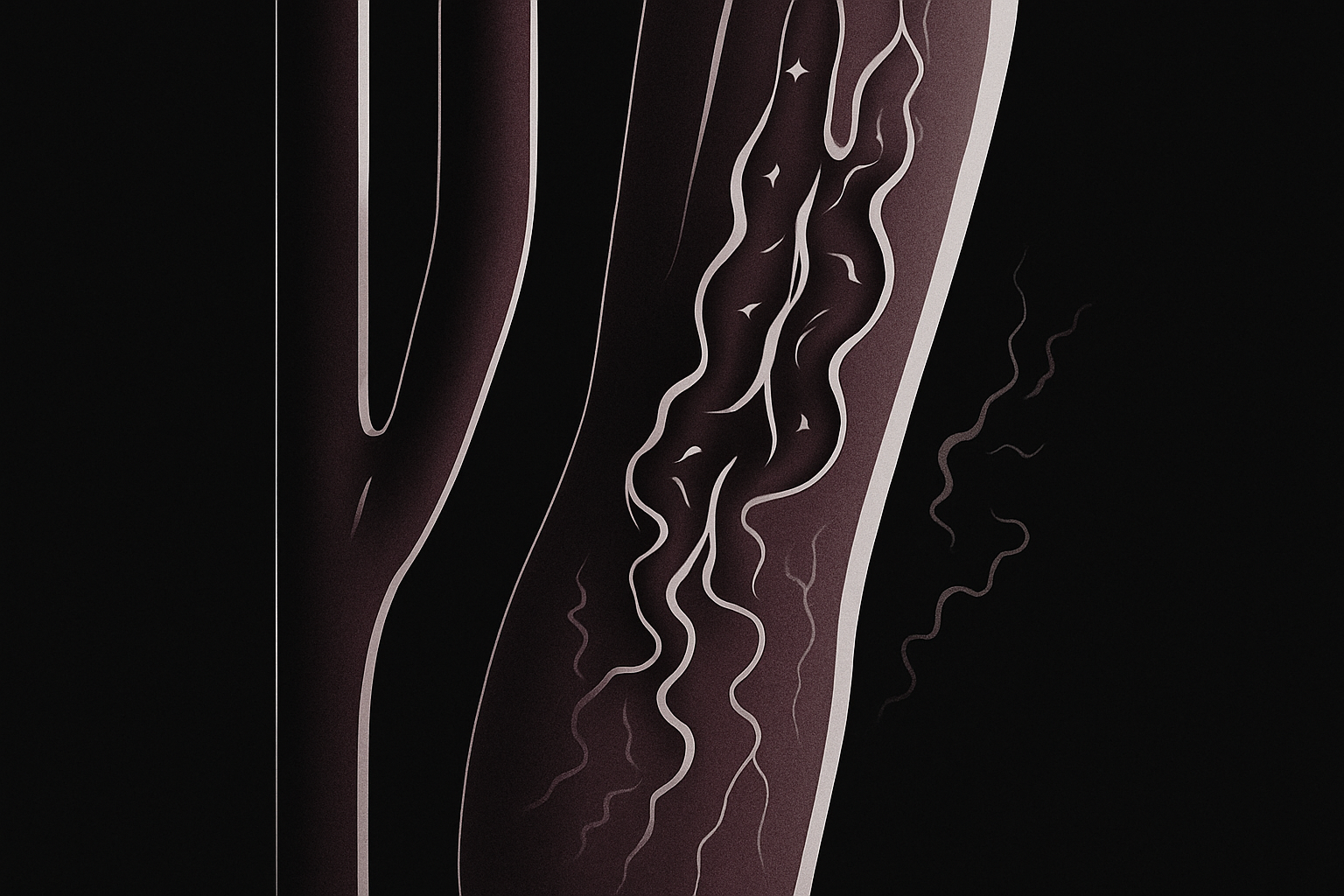
Ele ocorre porque o excesso de açúcar no sangue, ao longo do tempo, danifica nervos e vasos sanguíneos.
Por que o diabetes prejudica a circulação?
O excesso de glicose no sangue, quando mantido por muito tempo sem controle adequado, danifica a parede dos vasos sanguíneos. Esse processo causa:
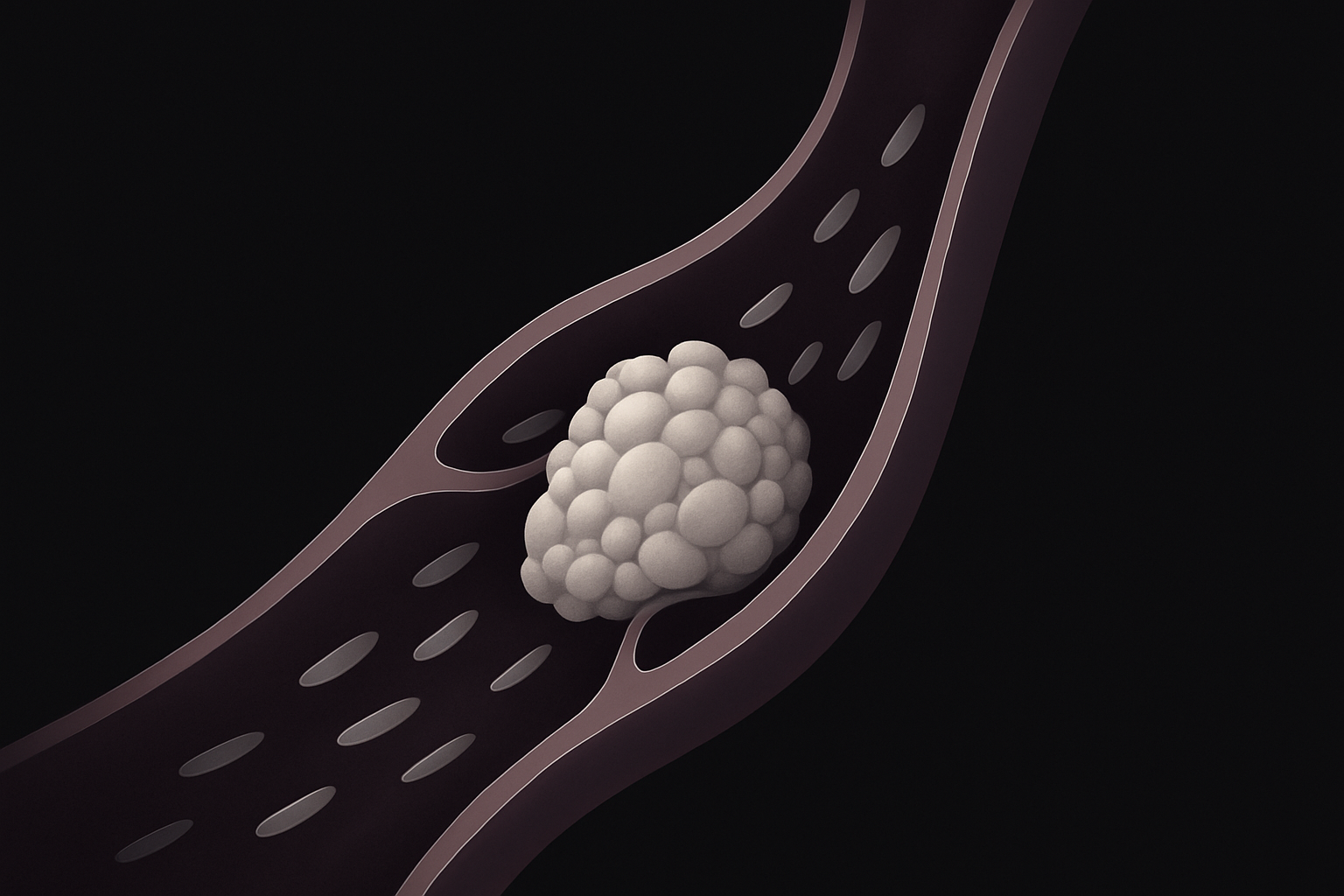
- Aterosclerose acelerada
- O açúcar alto favorece o acúmulo de gordura e cálcio dentro das artérias, formando placas. Essas placas vão estreitando o canal da artéria, dificultando a passagem do sangue.
- Esse fenômeno é chamado de doença arterial periférica (DAP).
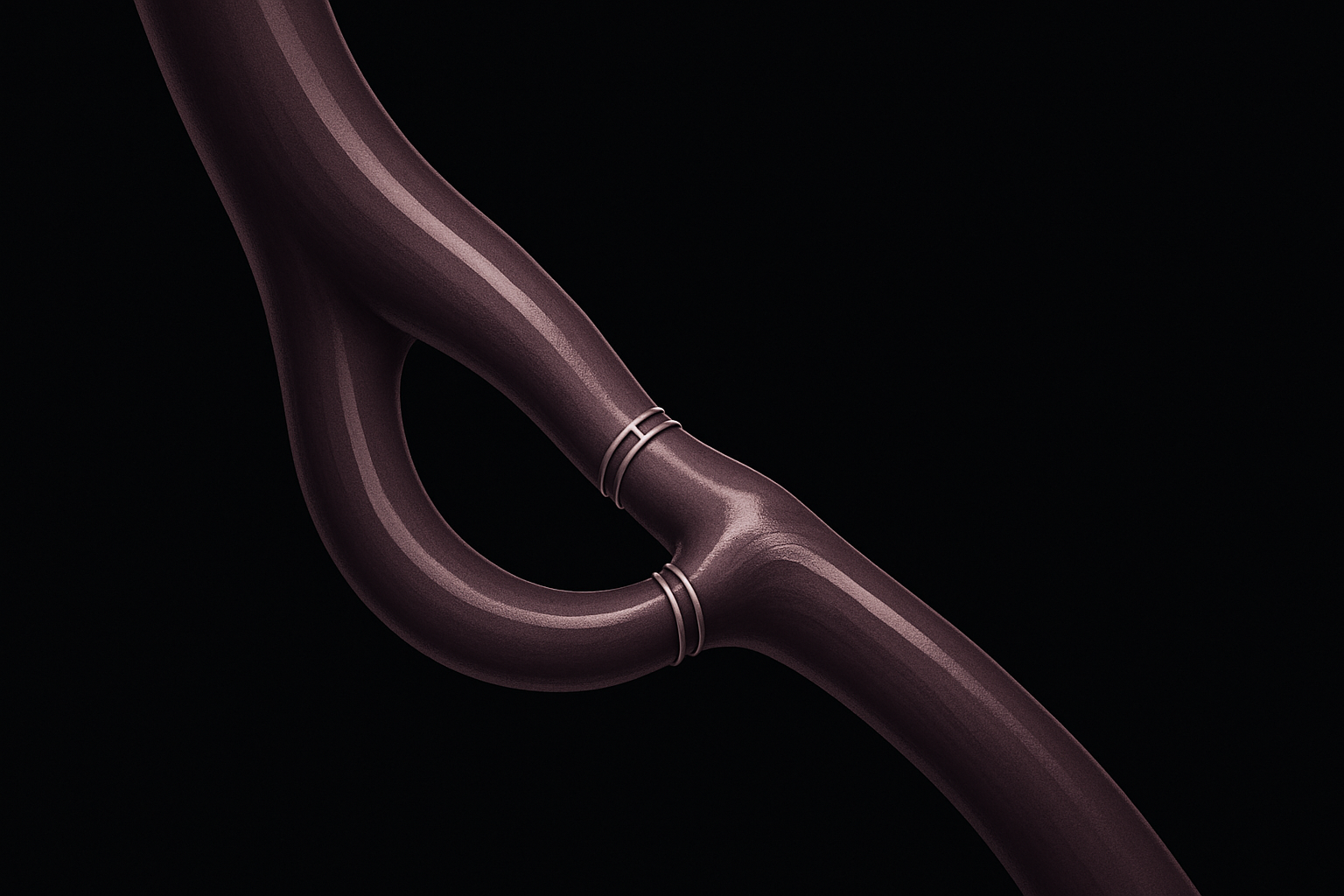
- Enrijecimento dos vasos
- As artérias ficam mais duras e menos elásticas, perdendo a capacidade de se adaptar ao fluxo. Isso reduz ainda mais a chegada de oxigênio e nutrientes aos tecidos.
- Redução da cicatrização
- Com menos sangue chegando aos pés, as feridas demoram a cicatrizar. Qualquer corte, bolha ou machucado pode evoluir para uma úlcera.
neuropatia diabética
A neuropatia diabética é uma complicação do diabetes que ocorre quando os nervos são danificados pelo excesso de açúcar no sangue ao longo do tempo.
Ela pode afetar tanto a sensibilidade (toque, dor, calor, frio) quanto os movimentos e funções automáticas do corpo.
Nos pés, essa perda de sensibilidade faz com que o paciente não perceba ferimentos, cortes ou queimaduras, aumentando o risco de infecções e do chamado pé diabético.
Principais mecanismos:
- Toxicidade da glicose
- A glicose em excesso dentro das células nervosas gera substâncias tóxicas (radicais livres). Isso provoca inflamação e lesão direta do nervo, prejudicando sua função.
- Comprometimento da circulação dos nervos
- Os nervos recebem oxigênio e nutrientes através de vasos sanguíneos muito finos. O diabetes causa espessamento e obstrução desses vasos, reduzindo a nutrição do nervo. Sem irrigação adequada, o nervo sofre e perde sua capacidade de transmitir sinais.
- Desmielinização
- A camada protetora que recobre os nervos (mielina) se deteriora. Isso faz com que os sinais elétricos (sensações de dor, calor, frio, toque) não cheguem corretamente ao cérebro.
Consequência
- O paciente pode perder a sensibilidade nos pés e não perceber dor, calor, frio ou pequenos machucados. Com isso, cortes, bolhas ou queimaduras passam despercebidos, aumentando o risco de complicações. Além disso, o diabetes enfraquece as defesas do organismo, facilitando a entrada de bactérias. Assim, até lesões simples podem evoluir para feridas graves, como úlceras, abscessos ou até gangrena.
Sintomas e sinais de alerta
- Formigamento, queimação ou dormência nos pés.
- Ressecamento da pele e rachaduras.
- Unhas encravadas, calos ou deformidades.
- Feridas que demoram a cicatrizar.
- Mau cheiro, secreção ou sinais de infecção.
- Mudança de cor ou temperatura do pé.
⚠️ A presença de feridas, mesmo pequenas, deve ser levada a sério e avaliada rapidamente pelo médico.
Fatores de risco
- Diabetes mal controlado.
- Uso de calçados inadequados.
- Falta de inspeção e cuidados com os pés.
- Tabagismo (que piora a circulação).
- Histórico de úlceras ou amputações prévias.
Prevenção
O cuidado diário é a melhor forma de evitar complicações:
- Examinar os pés todos os dias, incluindo a sola e entre os dedos.
- Lavar e secar bem os pés, especialmente entre os dedos.
- Hidratar a pele, evitando passar creme entre os dedos.
- Cortar as unhas retas e com cuidado, de preferência com orientação profissional.
- Usar sapatos confortáveis e adequados, nunca andar descalço.
- Controlar rigorosamente o diabetes, mantendo glicemia dentro das metas.
- Consultas regulares com cirurgião vascular e endocrinologista.
Tratamento
O tratamento depende do estágio do pé diabético:
- Feridas iniciais (úlceras pequenas)
- Limpeza adequada.
- Curativos especializados.
- Controle rigoroso da glicemia.
- Infecções
- Uso de antibióticos.
- Drenagem de abscessos, quando necessário.
- Problemas de circulação
- Avaliação vascular com exames (como Doppler, angiotomografia).
- Cirurgias de revascularização (bypass ou angioplastia com stent) quando indicadas.
- Casos graves
Quando há necrose extensa ou infecção incontrolável, pode ser necessária amputação parcial para salvar a vida do paciente.